Diabetes mellitus and the eye — article by surgeon ophthalmologist Konstantinos G. Chatzinikolas in the journal “Therapeutis”
Diabetes Mellitus – Diabetic Retinopathy remains the leading cause of blindness in the Western world.
This article will focus primarily on diabetic retinopathy, which is by far the most common and the most vision-threatening ocular disease among diabetic patients.
Diabetic Retinopathy
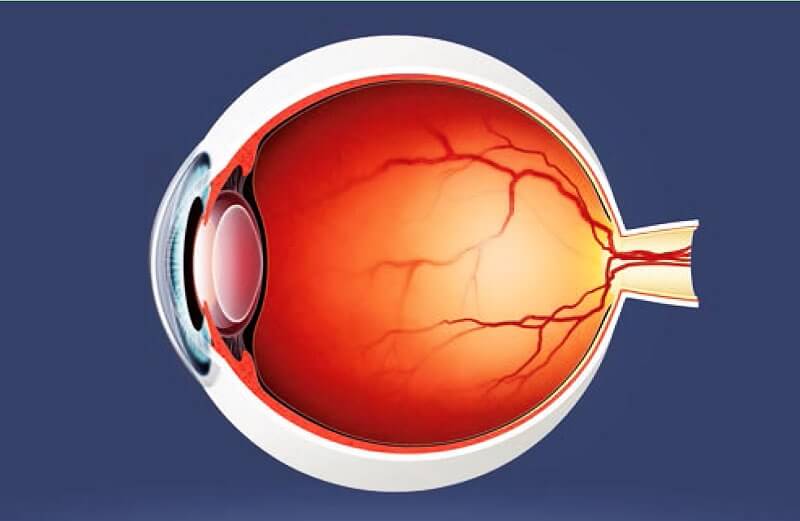
Diabetic retinopathy is a disease of the retina (the tissue at the back of the eye) that converts light stimuli into visual signals sent to the brain. The longer a person has diabetes, the higher the likelihood of developing diabetic retinopathy.
Diabetic retinopathy affects the retina in two ways:
A. The first form of diabetic retinopathy is called proliferative diabetic retinopathy and refers to the production-formation of undesirable new blood vessels inside the eye. These vessels are believed to grow as the eye attempts to bring more oxygen to areas where the blood supply — and therefore oxygen — is limited due to diabetic vascular changes.
These new vessels grow randomly and diffusely and sometimes extend into the transparent vitreous gel that fills the back half of the eye. These new vessels leak, causing localized swelling of the retina, resulting in reduced vision. At some point these vessels may hemorrhage or begin to exert traction on the retina, which can lead to retinal detachment or an increase in intraocular pressure (neovascular glaucoma).
B. The second form of diabetic retinopathy is called non-proliferative diabetic retinopathy and is not the result of new vessel formation but rather due to damage-injury to the patient’s own retinal vessels. These vessels become very fragile and form small outpouchings in their walls — microaneurysms — which leak blood and fluid into the adjacent retina. The resulting “swelling” of the retina, especially in the macula, may lead to decreased vision.
Both proliferative and non-proliferative diabetic retinopathy can be treated with laser therapy and with injections of special medications.
Those who benefit most from laser treatment are individuals at high risk of visual loss — such as poorly controlled patients, those with diabetes for more than 15 years, smokers, and those dependent on insulin.
A new approach to the management of diabetic retinopathy in combination with laser therapy is the use of injections into the eye (intravitreal injections) of special medications such as Lucentis, Macugen, and Avastin. These medications have been shown to greatly enhance the effectiveness of laser treatment, particularly in reducing macular edema and promoting regression of retinal neovascularization.
Attention: These injections must be administered by a specialized ophthalmologist.
It should be noted that even with laser therapy, the primary goal is to prevent further loss of vision. It is difficult (though sometimes possible) for vision that was lost before laser treatment to improve afterward.
Unfortunately, some patients may still lose vision despite all therapeutic efforts with laser.
Typically, diabetic retinopathy can progress significantly long before the patient notices changes in their vision.
Moreover, laser treatment is far more effective when performed early in the course of the disease. For this reason, it is extremely important that all diabetic patients are examined by their ophthalmologist.
It is also very important that they maintain good control of:
- their blood sugar levels (especially glycosylated hemoglobin – HbA1c – a test that must be performed every 3–6 months),
- their blood pressure, at levels below 130/80,
- their cholesterol levels, below 200,
- and that they stop smoking to reduce the risk of developing or worsening diabetic retinopathy.
Ο σακχαρώδης διαβήτης - διαβητική αμφιβληστροειδοπάθεια παραμένει ακόμα η κύρια αιτία τύφλωσης στον δυτικό κόσμο.
Αυτό το άρθρο θα εστιάσει πρωταρχικά στην διαβητική αμφιβληστροειδοπάθεια, η οποία είναι μακράν η πιο συχνή και η πιο επικίνδυνη, για την όραση, οφθαλμική πάθηση των διαβητικών.
∆ιαβητική αμφιβληστροειδοπάθεια
Η διαβητική αμφιβληστροειδοπάθεια είναι μια πάθηση του αμφιβληστροειδούς (ο ιστός στο πίσω μέρος του ματιού), που μετατρέπει τα φωτεινά ερεθίσματα σε οπτικά σήματα που στέλνονται στον εγκέφαλο. Όσο μεγαλύτερο χρονικό διάστημα είναι κάποιος διαβητικός, τόσο μεγαλύτερη πιθανότητα έχει να αναπτύξει διαβητική αμφιβληστροειδοπάθεια.
Η διαβητική αμφιβληστροειδοπάθεια προσβάλλει τον αμφιβληστροειδή με δυο τρόπους:
A. Η πρώτη μορφή διαβητικής αμφιβληστροειδοπάθειας ονομάζεται παραγωγική διαβητική αμφιβληστροειδοπάθεια και σημαίνει παραγωγή-δημιουργία ανεπιθύμητων νέων αγγείων μέσα στο μάτι. Αυτά τα αγγεία πιστεύεται ότι αναπτύσσονται σε μια προσπάθεια του ίδιου του ματιού να φέρει περισσότερο οξυγόνο σε περιοχές στις οποίες η παροχή αίματος άρα και οξυγόνου, είναι περιορισμένη λόγω διαβητικών αλλαγών στα αγγεία.
Τα νέα αυτά αγγεία αναπτύσσονται τυχαία και διάσπαρτα και μερικές φορές εκτείνονται μέσα στο διαφανές υαλοειδές υγρόγέλη που γεμίζει το πίσω μισό μέρος του ματιού. Αυτά τα νέα αγγεία, παρουσιάζουν διαρροή, η οποία προκαλεί τοπικό οίδημα στον αμφιβληστροειδή με αποτέλεσμα μείωση της όρασης. Κάποια στιγμή αυτά τα αγγεία μπορεί να αιμορραγήσουν ή να αρχίσουν να ασκούν έλξη επάνω στον αμφιβληστροειδή, που μπορεί να οδηγήσει σε αποκόλληση αμφιβληστροειδούς ή να αρχίσουν να προκαλούν αύξηση της πίεσης μέσα στο μάτι (νεοαγγειακό γλαύκωμα).
Β. Η δεύτερη μορφή διαβητικής αμφιβληστροειδοπάθειας ονομάζεται μη-παραγωγική διαβητική αμφιβληστροειδοπάθεια και δεν είναι αποτέλεσμα παραγωγής νέων αγγείων αλλά οφείλεται σε καταστροφή-βλάβη των αγγείων του ίδιου του ασθενούς. Αυτά τα αγγεία γίνονται πολύ ευπαθή και δημιουργούν μικρές διατάσεις στο τοίχωμά τους -τα ανευρύσματα- που παρουσιάζουν διαρροή αίματος και υγρού μέσα στον παρακείμενο αμφιβληστροειδή και έτσι το «πρήξιμο» του αμφιβληστροειδούς που προκαλείται ειδικά στην ωχρά κηλίδα, μπορεί να οδηγήσει σε μείωση της όρασης.
Τόσο η παραγωγική όσο και η μη παραγωγική διαβητική αμφιβληστροειδοπάθεια μπορούν να αντιμετωπιστούν με λέιζερ ή και με ενέσεις ειδικών φαρμάκων.
Αυτοί που επωφελούνται από τη θεραπεία με λέιζερ είναι εκείνοι που βρίσκονται σε υψηλό κίνδυνο για απώλεια - μείωση της όρασης τους όπως οι μη ρυθμισμένοι ασθενείς, όσοι πάσχουν από διαβήτη πάνω από 15 χρόνια, οι καπνιστές και οι ινσουλινοεξαρτώμενοι.
Ένας νέος τρόπος αντιμετώπισης της διαβητικής αμφιβληστροειδοπάθειας σε συνδυασμό με το λέιζερ είναι οι ενέσεις μέσα στο μάτι (ενδοϋαλοειδικές εγχύσεις) ειδικών φαρμάκων όπως το Lucentis, Macugen, Avastin. Αυτά τα φάρμακα έχει αποδειχθεί ότι βοηθούν πολύ, στην αποτελεσματικότητα της θεραπείας με λέιζερ και ειδικά στη μείωση του οιδήματος της ωχράς κηλίδας, αλλά και στην υποχώρηση των νεοαγγείων του αμφιβληστροειδούς.
Προσοχή: Οι ενέσεις αυτές πρέπει να γίνονται από εξειδικευμένο οφθαλμίατρο.
Πρέπει να σημειωθεί, ότι ακόμα και με τη θεραπεία με λέιζερ, ο κύριος στόχος είναι να προσπαθήσουμε να αποτρέψουμε περαιτέρω μείωση της όρασης. Είναι δύσκολο (αλλά μερικές φορές δυνατό) μετά το λέιζερ να επέλθει κάποια βελτίωση της όρασης που είχε χαθεί πριν από τη θεραπεία με λέιζερ.
∆υστυχώς μερικοί ασθενείς μπορεί να χάσουν όραση παρά τις όποιες προσπάθειες θεραπείας με λέιζερ.
Τυπικά, η διαβητική αμφιβληστροειδοπάθεια μπορεί να προχωρήσει σε μεγάλο βαθμό πολύ πριν ο ασθενής αντιληφθεί αλλαγές στην όραση του.
Επίσης, η θεραπεία με λέιζερ είναι πολύ πιο αποτελεσματική εάν γίνει στην αρχή της εξέλιξης της νόσου. Γι’ αυτό είναι πολύ σημαντικό όλοι οι διαβητικοί να εξετάζονται από τον οφθαλμίατρό τους.
Είναι επίσης πολύ σημαντικό να έχουν καλά ρυθμισμένα:
1. το επίπεδο σακχάρου του αίματος τους, (ειδικά την γλυκοζυλιωμένη αιμοσφαιρίνη - HbA1c - εξέταση που πρέπει να γίνεται κάθε 3-6 μήνες),
2. την αρτηριακή τους πίεση σε επίπεδα κάτω από 130/80,
3. τα επίπεδα χοληστερίνης κάτω από 200,
4. σταμάτημα του καπνίσματος για να μειώνεται ο κίνδυνος ανάπτυξης ή επιδείνωσης της διαβητικής αμφιβληστροειδοπάθειας.




